「HPV検査」子宮頸がんの早期発見に!—子宮頸部細胞診との違いを解説
自治体が実施する「子宮頸がん検診」の新たな選択肢として、2024年4月から導入されることとなった「HPV検査」。まだ導入している自治体は限られるものの、HPV検査を実施すればより早期の段階で子宮頸がんのリスクが高い人を見つけることができると期待されています。今回は、HPV検査を受ける意義や検査の方法について、子宮頸部細胞診との違いを交えながら詳しく解説します。
子宮頸がんの原因となる、HPVとは?
HPVとは、ヒトパピローマウイルス(human papillomavirus)の略称で、主に性交渉によって感染するウイルスです。性交渉を経験したことのあるほとんどの人が、生涯で一度は感染するといわれており、一部の人は何度も感染をくり返します(※1)。
HPVには150種類以上の型が知られており、ほとんどは感染しても健康被害を起こしませんが、そのうちの十数種類が子宮頸がんの発生と深く関係していると考えられており、これらは「ハイリスク型HPV」と呼ばれています。子宮頸がんの多くは、このハイリスク型HPVの感染が原因とされています。
たとえハイリスク型HPVに感染したとしても、多くの場合は体に備わる免疫の働きによって自然に排除され、短期間の感染ですみます。しかし、ごく一部の人ではウイルスが排除されず、子宮頸部(子宮の入り口)に長期間感染し続ける「持続感染」と呼ばれる状態になります。持続感染になると、子宮頸部の細胞が少しずつ変化し、子宮頸がんの前段階である「異形成」が生じることがあります。
通常、軽度異形成からがんになるまでは5~10年の年月がかかるとされています。異形成になったとしても、すべてががんに進行するわけではなく、自然に治ることがほとんどです。異形成からがんに進行する割合は以下(※2)とされています。
●軽度異形成からがんへ進行する率:5〜10%
●中等度異形成からがんへ進行する率:20%程度
HPV検査と子宮頸部細胞診はどう違う?

子宮頸がん検診の方法には、「子宮頸部細胞診」と「HPV検査」の2種類があります。子宮頸部細胞診は以前よりがん検診で行われてきた方法で、子宮頸部をブラシやヘラでこすって細胞を採取し、異常な細胞がないかを顕微鏡で調べる検査です。
一方、HPV検査はハイリスク型HPVが子宮頸部に感染しているかどうかを調べる検査です。子宮頸部細胞診と同様に、子宮頸部から細胞を採取して感染の有無を調べます。
子宮頸部細胞診が細胞そのものの変化を調べるのに対し、HPV検査は細胞の変化を引き起こす原因となるウイルス感染を調べる検査であり、より早い段階で子宮頸がんの発症リスクが高い人を発見できるというメリットがあります。それぞれ見ているものが違うため、両方を組み合わせると、子宮頸部の異常の有無と将来の子宮頸がんのリスクの両方をチェックできます。
自治体が実施する子宮頸がん検診では、子宮頸部細胞診の対象となるのは20歳以上の女性で、2年に1度の定期的な受診が推奨されています。HPV検査のみを実施するHPV検査単独法による子宮頸がん検診の場合、対象となるのは30~60歳の女性です。検査結果が陰性の場合、HPVには感染しておらず、今後5年間は子宮頸がんを発症するリスクが低いと考えられるため、次の検診は5年後でよいとされています(※3)。
HPV検査で異常が見つかった場合の精密検査
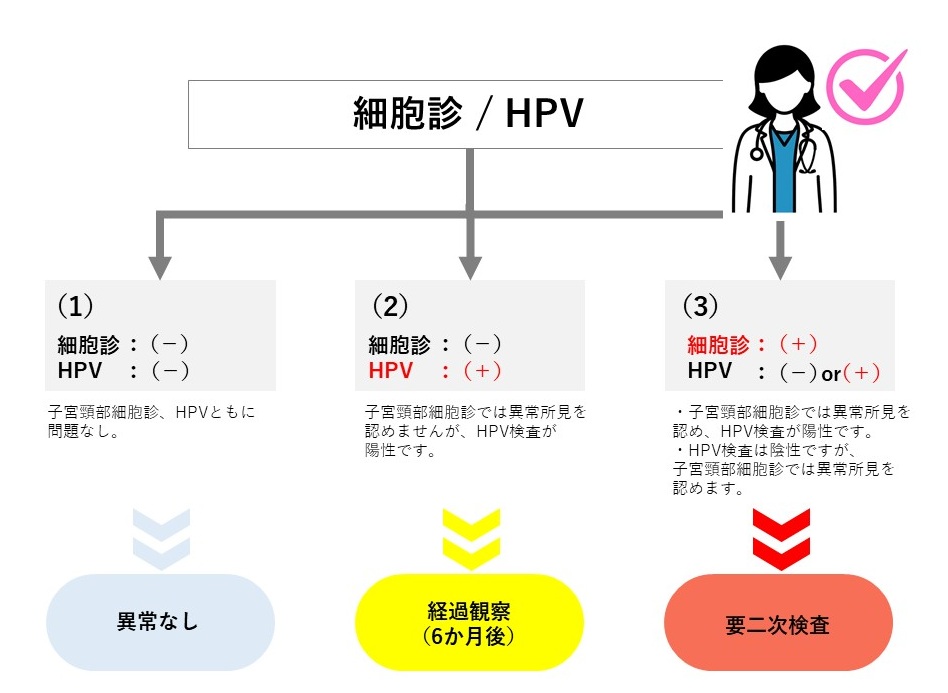
HPV検査は、細胞変化が起きる前にリスクを把握できるのが最大のメリットです。HPV検査の結果が「陽性」=すぐ治療が必要というわけではなく、その後の経過観察や精密検査が重要になります。ここでは、当クリニックでの「子宮頸部細胞診+HPV検査」の判定の流れをご紹介します。
(当クリニックでは、HPV検査単独法はできません。HPV検査は「子宮頸部細胞診」とセットでご受診いただけます。)
(1)細胞診(-異常所見なし)/HPV(-陰性)⇒異常なし
(2)細胞診(-異常所見なし)/HPV(+陽性)⇒経過観察
子宮細胞診で「異常所見なし」、HPV検査の結果が「陽性」の場合、検査結果は「経過観察」と通知されます。これは、HPVには感染しているものの、細胞には異常な変化が見られないという状態を意味します。ただちに医療機関を受診する必要はありませんが、HPVが持続感染しているかを調べる必要があるため、6か月後に婦人科を受診し、医師へご相談ください。
(3)細胞診(+異常所見あり)/HPV(+陽性or-陰性)⇒要二次検査
子宮細胞診で「異常所見あり」になった場合、検査結果は「要二次検査」と通知されます。この場合は、ただちに専門の医療機関を受診して精密検査を受けるようにしましょう。当クリニックでは子宮頸がんの精密検査(コルポスコピー等)が実施できませんので、近隣医療機関(婦人科)をご受診ください。
HPV検査を受けたことがないなら、一度は検査を!

子宮頸がん検診にHPV検査単独法が導入されるようになったのは2024年からのため、まだ実施している自治体は限られています。お住まいの自治体でHPV検査を受けられるかどうかは、自治体のホームページなどでお確かめください。
名古屋市では、HPV検査単独法は導入されておらず、子宮頸がん検診で受けられる検査は子宮頸部細胞診のみです(2025年現在)。子宮頸部細胞診は、ワンコイン500円の自己負担金で受けられ、当クリニックでもご受診いただけます。
なお、当クリニックではHPV検査単独法はできません。
当クリニックで子宮頸部細胞診を受ける方は、オプション検査としてHPV検査を追加いただけます。細胞診とHPV検査を一緒に受ければ、検体採取が1度で済むため負担が少なく、現在の子宮頸部の異常の有無だけでなく、将来の子宮頸がんのリスクもチェックできるというメリットがあります。これまでHPV検査を受けたことがないという方は、ぜひ一度受けてみるとよいでしょう。
さらに子宮頸がんだけでなく、子宮筋腫や子宮内膜症などの子宮の病気についても調べたいという方は、経腟エコーなどのオプション検査を追加することもできます。また、子宮頸部細胞診・HPV検査・経腟エコーがセットになった女性専用コース「子宮がんコース」をご用意しています。
子宮頸がんは若い女性に増えていますが、検診によって早期発見が可能ながんです。自覚症状がなくても、20歳を過ぎたら必ず子宮頸がん検診を受けることが大切です。当クリニックでは、子宮や乳房などの女性特有の検査は女性の医師・スタッフが対応し、待合室から検査室までのエリアを男女別にするなど、女性の皆さまがリラックスして検査を受けられるような環境を整えています。女性特有の病気について気になることがあれば、ぜひお気軽にご相談ください。
ただいま、ミッドタウンクリニック名駅では「人間ドック春のご優待コース」をご用意しています。
4月・5月は年間でも予約が取りやすく、待ち時間も少ないため、比較的ゆったりとした環境で受診いただける絶好の機会です。
新年度のスタートに快適な環境でご自身の体と向き合い、清々しい気持ちで新しい1年を始めませんか?
参考文献
- (※1)厚生労働省検疫所, ヒトパピローマウイルス(HPV)と子宮頸がんワクチン(ファクトシート)
- (※2)「患者さんとご家族のための子宮頸がん・子宮体がん・卵巣がん治療ガイドライン第3版」(金原出版)
- (※3)がん情報サービス, 子宮頸がん検診について
人間ドックコース・料金

当クリニックでは皆さまのご要望に柔軟に対応できるよう、多様なコースをご用意しています。
どのコースを受けたら良いかわからない場合は、お気軽にご相談ください。

記事監修
森山 紀之
医療法人社団進興会 理事長
1973年千葉大学医学部卒。
元国立がん研究センター がん予防・検診研究センター センター長、東京ミッドタウンクリニック常務理事 兼 健診センター長を経て、現職。